А. Ентин: Хорошо, т.е. в принципе, грубо говоря, в этот пакет она не входит. И это совершенно частное мероприятие – пойти самому к психотерапевту? Или только при больнице вы можете получить психиатрическую помощь?
Е.Е. Малкова: Да, только при больнице.
А. Ентин: А частным образом? Такого нету – частных психиатров?
А.Н. Алёхин: Законодательно мы не имеем права на частную психиатрическую помощь.
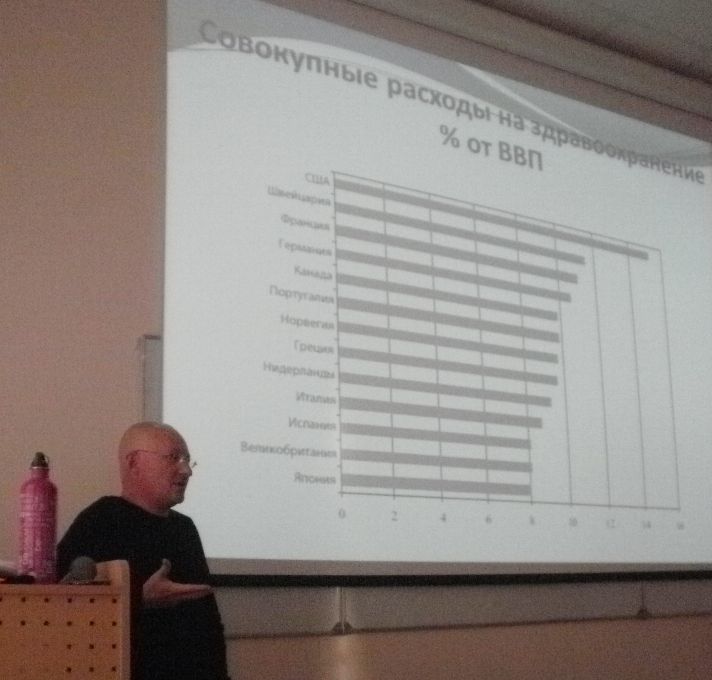 А. Ентин: Серьезно? Интересно. То есть законодательно вы не можете этого сделать. Хорошо. Значит, смотрите [показывает на слайд]. ВВП все знают что такое? Можете представить себе, как пример: в США живет сейчас где-то в районе 300 с мелочью миллионов населения. Смотрите, какая сумма тратится сейчас. И она все больше и больше. Недавно страховочные компании, особенно Нью-Йорка и больших мегаполисов подняли в полтора раза свои полисы страховые. И это очень-очень дорого. Это реально стоит денег. Это даже больше, чем на национальную оборону, автомашины и т.д.
А. Ентин: Серьезно? Интересно. То есть законодательно вы не можете этого сделать. Хорошо. Значит, смотрите [показывает на слайд]. ВВП все знают что такое? Можете представить себе, как пример: в США живет сейчас где-то в районе 300 с мелочью миллионов населения. Смотрите, какая сумма тратится сейчас. И она все больше и больше. Недавно страховочные компании, особенно Нью-Йорка и больших мегаполисов подняли в полтора раза свои полисы страховые. И это очень-очень дорого. Это реально стоит денег. Это даже больше, чем на национальную оборону, автомашины и т.д.
Такая шуточная вещь [показывает на слайд]: ради денег люди готовы пойти на все, даже на работу. Это то, о чем мы говорили по поводу экономической мотивации.
Скажите мне: как можно мотивировать, допустим, российских врачей, психиатров, непсихиатров, давать хороший сервис? Как? Что может мотивировать?
А.Н. Алёхин: Ничто [смех]
А. Ентин: Как? Есть такой человек, которого ничто не может мотивировать? Что Вы имеете в виду? Есть ведь категория частных врачей?
А.Н. Алёхин: Только личные отношения, личная заинтересованность может мотивировать.
А. Ентин: А ваша сумма денег, вложенная в этого врача?
А.Н. Алёхин: Вряд ли…
А. Ентин: Деньги не мотивируют врачей?
Е.Е. Малкова: Только если эти деньги будет вкладывать физически крепкий человек внушительного вида… [смех]
А. Ентин: Я понял Ваш намек.
Е.Е. Малкова: Страховка.
А. Ентин: От слова страх, да? [смех] Я не могу вам сказать, как обустроить Россию и так далее [смех] Не в этом дело, но в любом случае, любое государство, и Российское в том числе, будет стоять перед этой дилеммой, как обеспечить качество медицинской помощи. Я вижу положительную сторону того, что начинает развиваться параллельно частная медицина, пусть это пока страшно, дорого, может быть некачественно, там могут быть завышенные, неправдоподобные цены и т.д., но есть еще рыночные отношения, рынок, так или иначе все постепенно уравновешивает. Смотрите, в Канаде и даже в Германии сегодня есть ограничения на страховые выплаты на пациента, 30 долларов за пациента, например. При этом врач начинает зарабатывать меньше. Что он начинает делать? Это то, что происходит, например, в Греции: там параллельно развивается «черный» рынок. Врачи начинают искать другую работу, они начинают делать частные выезды и все такое. В Греции официально - есть государственная медицина, государство покрывает базовую потребность, в реальности – это только на бумаге, там давно уже нет государственной медицины, давно уже она частная, «черная», коррумпированная. То есть надо давать какие-то деньги, взятки, чтобы найти нормального врача, чтобы получить нормальное медицинское обслуживание. Понимаете, когда государство очень жестко регулирует какую-либо сферу, начинает процветать черный рынок, где нет контроля вообще, и здесь начинается проблема. В Швейцарии, которая решила сразу же отдать официально все в сферу частного бизнеса, цены и качество начинает регулировать рынок. Очень важная вещь – антимонополия. Одна из задач государства, мне так кажется, одна – карать монополии. Когда есть антимонопольные законы, когда будет конкуренция, тогда будут цены соответственны тому, что люди могут заплатить, по крайней мере – средний уровень, иначе будет абсурд. Вот пример, сколько сегодня разные государства (честно, мне было трудно найти данные на русском языке самого последнего года), приблизительно сколько тратят в процентах западные страны от своего валового продукта на здравоохранение. Представляете себе, в США – почти 16 процентов, сейчас уже, я думаю, 20 с чем-то – от всего валового продукта, это астрономическая сумма, т. е. государство уже не справляется, и сегодня это актуальный вопрос.
По поводу цифр: это цифры нескольких лет назад, чтобы вы себе это представляли. На одного человека сегодня где-то в районе 6000 долларов, очень среднее беру.
В каждом штате, это ж как 50 маленьких государств, тем не менее, в среднем можно сказать, что около 6000 долларов сегодня стоит страховка на одного человека, причём она будет достаточно базовой, не так, что разгуляйся по всем врачам, и это помимо того, что есть ещё свое долевое участие. Допустим, когда я иду к врачу, я ещё плачу за своё долевое участие 20 долларов за каждый прием, за каждое лекарство я плачу 15 долларов своего долевого участия.
Допустим, если человек попадает в больницу, ему могут сказать, что его долевое участие, например, 2000-4000 тысячи долларов. Когда он это оплатит, а там больницы очень дорогие, уже начинает страховка платить. Обязательно долевое участие должно быть, иначе «на халяву» люди начинают пользоваться совершенно нерационально. Допустим, у вас есть кошка, и у вас есть выбор: взять ей свежую котлетку или дешевые консервы. Что вы возьмете? Вы возьмете котлетку, правильно? Сколько может котлеток произвести государство? Немного. Но у вас есть выбор, вы хотите, чтобы ваша кошка была жива-здорова, и прожила на радость вам лет 15, тогда вы будете ее кормить не старыми плохими консервами со всякими добавками, а будете давать хорошее мясо, но вы за это платите. Но, по крайней мере, вы знаете, за что вы платите, или подразумевается, что знаете, потому что вы не всегда знаете, что в котлете находится. Это еще одна проблема. На семью, скажем так, из четырех человек, сегодня как минимум уже тысяч 15-16 нужно отдать. Это не дешево, и стоимость все растет и растет.
 [показывает слайд] Возможности медицины безграничны, ограничены возможности больных. В частности, это очень хорошо подходит под США, на самом деле возможности медицины там очень и очень широкие. И, тем не менее, по статистике, в районе 50-ти миллионов человек из 300 миллионов, достаточно большой процент, не имеют вообще страховок. В среднем где-то, трудно посчитать, в районе 100 тысяч человек в год погибают, умирают от каких-то врачебных ошибок, от неправильного лечения и т.д. Т. е. все это происходит. Нет идеальных систем, нет идеальных врачей. Вопрос только в том, как это все контролировать, как это все урегулировать. Дилемма есть у всех. Второе, помимо дилемм, – мотивация врачей. Конечно, экономическая мотивация все-таки будет первая, хотим мы это или не хотим. Например, есть большая проблема у французских и немецких врачей, где зарплата регулируется также государством: они зарабатывают где-то раза в три меньше, чем американские врачи. Можете представить их возмущение? Вы знаете, сколько нужно учиться, вложиться в свою профессию, это не секрет. Я думаю, здесь тоже стать врачом очень непросто: из тебя вытянут все жилы, это очень дорого. В США эти школы все платные, берут массу денег за обучение. И потом человек выходит, у него 500-600 тысяч минимум долларов долга, потому что им нужно оплатить свою учебу как-то, покрыть это. Одной из главных мотиваций будут, конечно, деньги. Но не только деньги мотивируют. Что еще может мотивировать врача? Ваше мнение. Как Вы думаете? Есть еще какие-то человеческие факторы?
[показывает слайд] Возможности медицины безграничны, ограничены возможности больных. В частности, это очень хорошо подходит под США, на самом деле возможности медицины там очень и очень широкие. И, тем не менее, по статистике, в районе 50-ти миллионов человек из 300 миллионов, достаточно большой процент, не имеют вообще страховок. В среднем где-то, трудно посчитать, в районе 100 тысяч человек в год погибают, умирают от каких-то врачебных ошибок, от неправильного лечения и т.д. Т. е. все это происходит. Нет идеальных систем, нет идеальных врачей. Вопрос только в том, как это все контролировать, как это все урегулировать. Дилемма есть у всех. Второе, помимо дилемм, – мотивация врачей. Конечно, экономическая мотивация все-таки будет первая, хотим мы это или не хотим. Например, есть большая проблема у французских и немецких врачей, где зарплата регулируется также государством: они зарабатывают где-то раза в три меньше, чем американские врачи. Можете представить их возмущение? Вы знаете, сколько нужно учиться, вложиться в свою профессию, это не секрет. Я думаю, здесь тоже стать врачом очень непросто: из тебя вытянут все жилы, это очень дорого. В США эти школы все платные, берут массу денег за обучение. И потом человек выходит, у него 500-600 тысяч минимум долларов долга, потому что им нужно оплатить свою учебу как-то, покрыть это. Одной из главных мотиваций будут, конечно, деньги. Но не только деньги мотивируют. Что еще может мотивировать врача? Ваше мнение. Как Вы думаете? Есть еще какие-то человеческие факторы?
Г.В. Иванов: Уважение в обществе, например.
А. Ентин: Уважение в обществе, да, статус, конечно. Статус – очень важно.
Овчинников Борис Владимирович (доктор медицинских наук, профессор кафедры медицинской психологии и психофизиологии СПбГУ): Профессиональное сообщество, этический контроль.
А. Ентин: Хорошо, это как раз то, о чем мы сейчас поговорим. Сейчас многие критики в Америке говорят, что мы должны больше идти к «единому плательщику», тогда у нас не будет этих пятидесяти миллионов не охваченных людей. Самое интересное, что Европа движется в обратном направлении: все больше и больше частной медицины. То есть Штаты клонит немного в европейскую сторону, а Европу клонит в сторону Штатов или Швейцарии, где более частная медицина.
И, как мы видим, национализация медицины эффективна, если мы берем статистику. Понятно, в статистике есть погрешности большие. И здесь такой слоган [показывает на слайд]: все-таки лучшая национализация для медицины, когда она не будет национализирована. Как можно меньше участия государства, это не всегда так плохо. Вначале, конечно «трясти» будет здорово, пока это все отрегулируется, но другого пути пока не видно. По поводу, как раз статистки двойных стандартов. Вообще, статистика вещь очень политическая, для вас это не секрет. Вот пример, представьте себе, где по версии ВОЗ – Всемирной организации здравоохранения – стоит США. Вот, Вам видно, где США? После Коста-Рики и до Словении. Вы понимаете, что здесь немного двойные стандарты, немножко странно, России вообще почему-то нет. [смех] Мое мнение, это все политизировано: Коста-Рику, Чили вставили, Россию – нет. Это больше политическое. Понятно, что…
Г.В. Иванов: А чье это решение?
А. Ентин: Знаете, хороший вопрос. Я был в Доминиканской Республике, я видел, что там творится, я извиняюсь, конечно, поставить США ниже Доминиканской Республики это дико. То же самое, что Россию поставить ниже Доминиканской Республики – для меня это тоже будет дико. Опять же, как статистику делают? Очень просто, я вам скажу: смотря какие данные брать за статистику. Например, часто берут смертность детей – сколько детей умирает после рождения. Знаете, одно из мест, где наименьший уровень детской смертности – на Кубе. В США он относительно большой, знаете почему? Я вам объясню, параллельно на Кубе самое большое количество абортов, одно из самых больших в мире, у них это разрешено, без проблем. Так вот, младенцы, которые могли бы родиться больными и умереть в ближайшие часы после рождения, они просто не родились из-за абортов, вот и все, они в статистику не входят. Теперь, в Западных странах, например, в Англии, во Франции, еще где-то учитывались дети, смертность только после 12 часов рождения, не до 12 часов. А в США учитываются сразу же, в первые секунды. Получается, понятно, что в США будет большая смертность у детей. Хотя «вытягивают» больных детей, которые рождаются с какими-то серьезными пороками и т.д., в США очень неплохо. Но, разумеется, не всех можно вытянуть, многие умирают... Да, еще один из факторов у ВОЗ был фактор «справедливость». Так как в США нет доступа к страховкам у 50-ти миллионов человек, а это шестая, как минимум, часть населения, а это несправедливо, США опускается вниз… Статистика, кто ее заказывает, кто ее делает и кому это выгодна и т.д. Я не хочу впасть в политические дискуссии, я на самом деле не знаю, но кому-то это надо, конечно.
Пример, опять же, очень хорошо факты брать. Берлускони, я не знаю, зачем ему понадобилась операция на сердце, но можно догадаться – не каждый выдержит такой образ жизни. И он ложится именно в американскую больницу, и еще миллионы и миллионы, тысячи людей. Это огромный бизнес в США, есть центры, куда приезжают со всего мира. В частности, я знаю в Нью-Йорке есть шикарный центр онкологический, много россиян туда приезжают, конечно, у которых есть деньги и которые хотят за эти деньги получить новейшее, наиболее эффективное лечение. Скажем так, в США, для тех, кто болен онкологическими заболеваниями, СПИДом, серьезными кардиологическими заболеваниями, шансов выжить больше, но, опять же, если есть доступ. Если есть деньги или есть хорошая страховка, это хорошо. Если нет – свободный рынок. Т.е. это минусы. Больной шел на поправку, но не дошел, не все выходят на поправку, к сожалению. Но идеальный вариант, где все были бы живы и здоровы, практически не достижим ни в одном государстве.
Между прочим, интересно, как еще государство может вмешаться. Например, почему в США масса разработок новых лекарств и всякого медицинского оборудования? Потому что государство налоги очень уменьшило для разработчиков, т.е. оно дало зеленый свет, там это выгодно делать.
Теперь по поводу культурных отличий: почему нельзя скопировать одну систему на другую. Вот пример: в Европе, допустим, солидарность и равенство, это очень важно, это, скажем так, принцип и приоритет, и люди многие, даже богатые, готовы пожертвовать немножко своим благополучием, платят очень большие налоги, больше чем в США. В Штатах же практически не найдется людей, которые готовы пожертвовать качеством услуг. Это культурное отличие США, где приоритетна независимость человека, его взглядов, его возможностей проявить себя, поэтому равенства, конечно, меньше. Поляризация: в США вы увидите полярные вещи – много богатых и много бедных, больше, чем в европейских странах. Есть свои плюсы и минусы. Недавно разговаривал с клиенткой, она рожала здесь одного ребёнка, в Союзе, и одного в США. Здесь ей не делали эпидуральное обезболивание, потому что его просто не было, там ей не делали, так как это очень дорого и она не могла себе позволить. В США каждая процедура отдельно стоит денег, и вам решать – хотите помучиться, чтобы это было больно, то вы решаете не оплачивать. Если хотите, чтобы это было не больно, вы оплачиваете эту процедуру. То есть, опять же, каждый решает сам. Какие могут быть варианты решения проблемы? Может, что-то подходит под Россию и будет сделано здесь когда-нибудь? Может быть, нет – это просто наброски, что я сделал – посмотрите. [показывает слайд] Мне кажется, очень важно, что долевое участие должно быть у каждого человека, иначе это не будет работать. В продолжение: контроля над ценами быть не должно. Кажется, что государство должно контролировать цены, но в реальности всё наоборот. Если оно контролирует цены, параллельно возникает чёрный рынок со всеми последствиями.
Мы начинаем спускаться вниз к психиатрической службе. Скажите, здесь все относятся к области психологии, психиатрии? Близко вам? Тогда идём дальше. Немного исторических фактов, что вообще происходило. Видите такое длинное слово, самое последнее. Сейчас попробую его прочитать. Деинституционализация. Все знают, что это такое? Чтобы мы были на одной волне. Значит, сейчас попробую объяснить. В 50-х годах начались течения не только хиппи, а вообще прогрессивные течения. Начали смотреть на права человека, когда те же США начали понимать, что расистские законы нужно отменять, начали замечать, что есть категория людей, помещенных в психиатрические больницы, где непонятно что делается – всё закрыто. А когда начали туда заходить, начала просачиваться информация, были установлены вопиющие факты, поверьте мне, не только в России, в США и везде были вопиющие факты обращения с больными. Их пытались изолировать как можно дальше от общества, чтобы их меньше было видно и слышно. Началось движение против этого, которое назвали деинституционализация. Институционализация – это когда человека закрывают в институте, не институте Герцена [смех], а в заведениях закрытого типа. Это критическая вещь, сейчас мы её разберём, это то, что уже происходит в районе пятидесяти лет в Западном мире, и я уже знаю, что это происходит и здесь. Может быть, вы не в курсе, но это тоже происходит и поэтому это актуально. Не думайте, что очень мало людей находилось и находится и вообще болеют психическими болезнями. Вы себе даже не представляете, какое количество людей. Статистика не полная, потому что учитывают тех, кто обращался, кто попал в эту систему. А сколько людей не попали в эту систему, никто не знает. Посмотрите масштабы [показывает на слайд]: в 1955 году 165 миллионов было жителей и сколько пациентов, представляете себе? Мне сейчас трудно вычислить процент, но кто математикой здесь владеет, можете посчитать. А в 1998 году было уже 57 тысяч. Смотрите, в США на сегодняшний день даже уже меньше. Я знаю, что в Калифорнии, допустим, 3 койки в психиатрической больнице на 100 тысяч населения, то есть столько человек находится. Психиатрических больниц позакрывалось десятки, сотни. В частности, вы можете представить, в Нью-Йорке, где многомиллионное население, где много людей болеющих в принципе всего есть 5 государственных стационаров, причем они небольшие, там находятся люди, которых невозможно в других местах лечить, очень тяжёлые больные. Ещё есть с десяток, не больше, обычных госпиталей, где есть просто психиатрическое отделение. Закрытое, я подчёркиваю, куда люди попадают в крайних случаях, когда у них психоз и так далее. Что происходит опять же в России? Вы в курсе вообще, понизилось ли количество психиатрических больниц или не понизилось? До сих пор происходит стационарное лечение, что происходит здесь?
Из зала: В основном лечатся в больнице.
А. Ентин: То есть пока люди находятся в психиатрических больницах в основном? Статистика: на слайде можно посмотреть, где и как деинституционализация происходила с 70-го года по 2010 год. Вы видите, везде по-разному, но количество психиатрических коек снижается. А почему оно снижается, я вам сейчас скажу. Почему становится меньше клиентов психиатрической больницы? Смотрите, параллельно можно выделить три проблемы. Был большой ажиотаж, была такая теория, что у людей из психиатрической больницы не было ни права голоса, у них не было ничего. Почему называется институционализация? Потому что они знали, что их 3 раза покормят, проведут какое-нибудь маленькое мероприятие, споют под гитару что-нибудь, почитают книжку… У них был чёткий распорядок, они не принимали никаких решений, не имели свободы выбора – ничего. Теперь, развитие психофармакологии относительно позднее. Многие лекарства появились только в 60-е–70-е годы. До этого – только галоперидол… Использовали его у вас?
А.Н. Алёхин: Да, и аминазин.
 А. Ентин: Это одно из старых антипсихотических лекарств. Не было много лекарств! Сегодня, не знаю на российском рынке сколько и что, огромное количество лекарств, они уже по-другому действуют, у них меньше побочных эффектов, и они позволяют психически больным находится вне стационара. Конечно, одними лекарствами не решишь проблему, но всё равно это один из факторов. Второй фактор – когда вы даёте людям право что-то решать, когда вы даёте им чувство собственного достоинства, они начинают меньше болеть и меньше попадать в больницы. Но и тут возникают проблемы. Какие? За последнее десятилетие, началось это ещё в 50-х годах, появились люди, которые не знают, что такое институционализация. Есть хроники, больные, которые не проводили в больницах такое количество времени, они не знают, что такое жить по распорядку. У них тяжёлое заболевания – шизофрения параноидальная, биполярная депрессия, но у них нет мотивации, нет той привычки, которая была у тех, кто лежал, приходить, принимать лекарства. Те как-то более привычны к этому. Эти же нет. Что происходит? Они лишаются своего жилья, они попадают на улицы, становятся бездомными. Растёт количество этих людей, и государство не знает, что с ними делать.
А. Ентин: Это одно из старых антипсихотических лекарств. Не было много лекарств! Сегодня, не знаю на российском рынке сколько и что, огромное количество лекарств, они уже по-другому действуют, у них меньше побочных эффектов, и они позволяют психически больным находится вне стационара. Конечно, одними лекарствами не решишь проблему, но всё равно это один из факторов. Второй фактор – когда вы даёте людям право что-то решать, когда вы даёте им чувство собственного достоинства, они начинают меньше болеть и меньше попадать в больницы. Но и тут возникают проблемы. Какие? За последнее десятилетие, началось это ещё в 50-х годах, появились люди, которые не знают, что такое институционализация. Есть хроники, больные, которые не проводили в больницах такое количество времени, они не знают, что такое жить по распорядку. У них тяжёлое заболевания – шизофрения параноидальная, биполярная депрессия, но у них нет мотивации, нет той привычки, которая была у тех, кто лежал, приходить, принимать лекарства. Те как-то более привычны к этому. Эти же нет. Что происходит? Они лишаются своего жилья, они попадают на улицы, становятся бездомными. Растёт количество этих людей, и государство не знает, что с ними делать.
Вторая проблема – среди бездомных людей 75-80 процентов люди с тяжёлыми хроническими психиатрическими болезнями – шизофрения и так далее. Что с ними делать? Они бездомные, их очень трудно привлечь, чтобы они приходили и получали лекарство. Допустим, в США, так как они очень бедные, у них есть бесплатная медицинская страховка, и покрывает она новейшие медикаменты. Но они просто не приходят, они не считают себя больными, это образ жизни. Это целая армия бездомных. Я уверен, что есть бездомные и здесь. Я не знаю, почему так происходит, но, в этом смысле, все в мире похожи. Я думаю, что многие из них так же страдают психиатрическими болезнями.
Третья проблема. Вы знаете, вакуума не бывает, что-то где-то появляется и заполняется другим. В обществе появилась масса свободных людей с отклонениями. Они могут нарушать закон по желанию или не по желанию. Куда они попадают? В руки правосудия. Правосудие оказалось, в Западных странах, заменой психбольниц. Эти люди попадали часто в тюрьмы, часто в полицейские участки, опять же, полиция не будет разбираться ты больной, не больной. Ты сделал нарушение, тебя надо посадить, покарать. Разумеется, это не лечимо никак. Люди опять выходят на свободу и опять все снова. Т.е., грубо говоря, система судопроизводства очень часто подменяла систему психиатрическую, что, разумеется, не есть хорошо.
Деинституализация подразумевает под собой следующую идею: недостаточно взять и выпустить людей из психбольницы, чтобы они были свободны. Очень важно параллельно создать сеть специальных служб помощи, где больные смогут получать психиатрическую помощь, грубо говоря, не отходя далеко от дома. [показывает слайд] Можете посмотреть результаты, когда, допустим, две больницы закрыли в Великобритании, что произошло через год. Мы видим на первом графике: были созданы общежития, с оказанием психосоциальной помощи. Люди, которые не могли одни жить, попали в такие общежития, у нас это называется adult home, общежитие для взрослых. Это обычные дома, в которых масса комнат, по два человека, со всеми удобствами, больше двух нельзя селить. Они получают там лекарства, у них свободный выход, они приходят туда как к себе домой, там им дают питание и так далее.
В последнее время начинают все больше и больше выделять просто государственный жилой фонд, государство выкупает квартиры и передает этим людям, чтобы они жили самостоятельно. Но они должны приходить в местные сервисы.
Смотрите, какие уроки мы можем извлечь из этого процесса.
Во-первых, начинается переход к биопсихосоциальному подходу. Раньше был биологический подход. То есть ты болен – на тебе таблетку, вот тебе стационар, пожалуйста, успокойся. Ты болен – тебя надо лечить. Все однозначно.
Теперь добавилась психосоциальная модель, когда тебя рассматривают как индивидуала: у тебя есть свои запросы, ты тоже человек. И, знаете, из моей практики, я ни разу не видел, допустим, похожих шизофреников. Они, так же как и мы, очень разные люди. Очень разные уровни шизофрении: есть достаточно сохранные, т.е. люди, которые в ремиссии, которые давно уже не испытывали психозов, достаточно хорошо держатся, а есть люди тяжело в когнитивном плане, скажем так, изувеченные, с плохим пониманием действительности, постоянным психозом. Конечно, с ними по-другому работаешь.
Теперь, смотрите, что нужно сделать параллельно, когда начинается деинституализация, когда люди из психиатрической больницы начинают выходить на свободу. Еще раз повторяю, параллельно, для них уже должны быть созданы сервисы.
У нас в США, опять же говорю, практически нет психиатрических больниц, есть обычные больницы и в них психиатрические отделения. Приходит, например, в приемный покой психиатрический больной, жалуется: «у меня сердце болит». Важно обучение обычных врачей, обычного медперсонала, чтобы они могли идентифицировать, что это является психиатрическим, и не начинать его лечить от кардиопатологии. Они должны суметь отсортировать и отправить пациента в психиатрическое отделение. То есть медперсонал должен быть обучен, хотя бы элементарно.
[показывает слайд] На картинке написано, что люди попадают в госпиталь, чтобы им стало лучше, а не чтобы им там жить. То есть концепция: «это не для жизни, это только для крайних катастрофических случаев.
Это сегодня, чтобы попасть в психиатрическое отделение, в стационар, нужно, грубо говоря, совсем сойти с катушек: или ты опасен для себя или для общества. Т.е. только крайний случай. Кроме крайнего случая никаких стационаров больше нет.
Из аудитории: А откуда Вы узнаете, что это крайний случай?
А. Ентин: Хороший вопрос. Когда приходит больной или его привезли родственники, или привезла какая-то бригада, медицинская скорая помощь и т.д., специалисты в приемном покое задают вопросы (для этого они должны быть обучены): «Что у тебя болит, сердце? Хорошо, как оно у тебя болит?» И профессионалы начинают понимать, что это больше соматика. Не всегда, конечно, можно понять. Но бывает, ты видишь, что человек, в начале, говорит: «Я выхожу из дома, потому, что за мной следят все». Ты видишь по его одежде, иногда, что это шизоаффективное расстройство – это такая, грубо говоря, мания-депрессия с шизофренией вместе. Видно по поведению, по стилю одежды, что-то не то. Он выглядит странно. Я думаю, многие видели на улице, людей, которые выглядят странно, конечно, не каждый из них болен, то есть не все люди с сережками в ушах больные, конечно. [смех]
Значит, второй уровень, что подразумевает: надо, чтобы создавались амбулаторные клиники, психиатрические бригады, отдельные психиатрической больницы для крайних случаев. В Нью-Йорке на 15 миллионов человек всего 5 маленьких больниц психиатрических. Это второй уровень.
Теперь, идет третий уровень, уже специализированный. Это уровень высокоспециализированных служб психиатрической помощи. В частности, я работаю в психотерапевтическом центре, как это называется, counseling center. Это именно оказание высококвалифицированной психиатрической и психотерапевтической помощи, не только хроникам. Любой человек, развелся он, или у него депрессия, или он потерял работу, неважно – он туда может прийти и получить психотерапевтическую помощь.
У нас психотерапевтическая помощь обязательно входит в страховку. Нет, ну конечно, можно исключить, если хочешь. Мы потом немножко поговорим о том, кто вообще психотерапией занимается, у нас и у вас.
Можете прочитать, что такое ассертивное лечение [показывает слайд]. То, о чем мы говорили, когда этих людей начинают принимать не в стационаре, а в специальных клиниках. Я, наверное, неправильно говорю «клиника», звучит как стационар на русском, да? Как в поликлиниках, хорошо. Есть районные, скажем так, психотерапевтические поликлиники или центры, там проходят ассертивное лечение. Была мечта, когда началась деинституализация: государство думало, что оно сэкономит деньги. Люди будут меньше болеть. Ведь койка-место стоит очень дорого, и в России тоже, я уверен. Сколько обслуживающего персонала, еда, больница сама! Это все деньги – это не подарки. Думали, что при такой организации больные станут сами себя обслуживать, будут меньше обращаться за помощью и можно будет таким образом сэкономить деньги. Не получилось, точнее, не совсем получилось. Денег сильно не сэкономили, но это получилось не дороже, при этом люди стали чувствовать себя совершенно по-другому. Очень важно, что общество должно избавляться от предубеждений. Эта стигма, печать «психбольной» - она существует не только в России, но и в США, разумеется, тоже, хотя, может быть, меньше.
Можете посмотреть один из примеров, что такое служба активной психиатрической помощи по месту жительства. Честно говоря, кое-что неактуально уже из-за больших затрат. Невысокая нагрузка на специалистов уже давно не работает. Намного больше пациентов на сотрудников, т.е., я думаю, что далеко не десять на сто, а десять на пятьсот, наверно, если не больше. Посмотрите внимательно, что-то есть то, что здесь работает сегодня или к чему это ведет?
Е.Е. Малкова: А поясните, пожалуйста, что значит: «служба напрямую распоряжается средствами больных»?
А. Ентин: Поясню. У меня есть несколько клиентов из этих домов, где наиболее высокий уровень обслуживания, где лечат хроников. Им государство платит пенсию по инвалидности. Пенсия по инвалидности, она небольшая, но это деньги. Большая часть уходит на оплату проживания. Все равно у человека остаются две-три сотни долларов на личные расходы. Человек, у которого психоз, плохо распоряжается средствами, допустим, многие такие больные очень много курят. У них не хватает денег на сигареты, не хватает денег, чтобы купить себе одежду, их психическое состояние еще более ухудшается. Руководство этого дома берет на себя распоряжение деньгами больного. Каждый день каждому дают, например, по десять долларов только, чтобы у них не закончились деньги в первые два дня, например. Или, если человеку нужно оплатить лекарства, они сохраняют деньги для него, берут на себя руководство (частично) его жизнью, потому что он не в состоянии это делать. Конечно, не все больные, но есть и такие. Даже те, кто живет в квартирах сами, тоже могут иметь проблемы с самообслуживанием, к ним может приходить социальный работник раз в неделю и помогать им.
Мы с вами говорили, сколько психиатрических больных в мире – тяжело посчитать. Допустим, в Европе проводились такие исследования (у нас тоже): в среднем, как минимум 20% – пятая часть всех заболеваний – связана с психическими расстройствами, представляете себе? Т.е. спектр очень большой, работы хватит всем. Вопрос, как ее организовать …
Панацеи нет, ни одно лекарство не способно полностью избавить от психических проблем. Про лекарства вообще отдельный разговор. Кто-нибудь знает, какие побочные эффекты есть у лекарств: у антипсихотических, допустим, у антидепрессантов? Скажите, что происходит с людьми, которые принимают эти лекарства?
Лапин Изяслав Петрович (доктор медицинских наук, профессор, главный научный сотрудник СПб НИПНИ им. В.М. Бехтерева – отделение клинико-экспериментальных исследований новых психотропных средств): Все происходит. От сыпи, паркинсонизма, бессонницы… Все трудно перечислить. Есть специальные списки…
Е.Е. Малкова: Да, только при больнице.
А. Ентин: А частным образом? Такого нету – частных психиатров?
А.Н. Алёхин: Законодательно мы не имеем права на частную психиатрическую помощь.
 А. Ентин: Серьезно? Интересно. То есть законодательно вы не можете этого сделать. Хорошо. Значит, смотрите [показывает на слайд]. ВВП все знают что такое? Можете представить себе, как пример: в США живет сейчас где-то в районе 300 с мелочью миллионов населения. Смотрите, какая сумма тратится сейчас. И она все больше и больше. Недавно страховочные компании, особенно Нью-Йорка и больших мегаполисов подняли в полтора раза свои полисы страховые. И это очень-очень дорого. Это реально стоит денег. Это даже больше, чем на национальную оборону, автомашины и т.д.
А. Ентин: Серьезно? Интересно. То есть законодательно вы не можете этого сделать. Хорошо. Значит, смотрите [показывает на слайд]. ВВП все знают что такое? Можете представить себе, как пример: в США живет сейчас где-то в районе 300 с мелочью миллионов населения. Смотрите, какая сумма тратится сейчас. И она все больше и больше. Недавно страховочные компании, особенно Нью-Йорка и больших мегаполисов подняли в полтора раза свои полисы страховые. И это очень-очень дорого. Это реально стоит денег. Это даже больше, чем на национальную оборону, автомашины и т.д.Такая шуточная вещь [показывает на слайд]: ради денег люди готовы пойти на все, даже на работу. Это то, о чем мы говорили по поводу экономической мотивации.
Скажите мне: как можно мотивировать, допустим, российских врачей, психиатров, непсихиатров, давать хороший сервис? Как? Что может мотивировать?
А.Н. Алёхин: Ничто [смех]
А. Ентин: Как? Есть такой человек, которого ничто не может мотивировать? Что Вы имеете в виду? Есть ведь категория частных врачей?
А.Н. Алёхин: Только личные отношения, личная заинтересованность может мотивировать.
А. Ентин: А ваша сумма денег, вложенная в этого врача?
А.Н. Алёхин: Вряд ли…
А. Ентин: Деньги не мотивируют врачей?
Е.Е. Малкова: Только если эти деньги будет вкладывать физически крепкий человек внушительного вида… [смех]
А. Ентин: Я понял Ваш намек.
Е.Е. Малкова: Страховка.
А. Ентин: От слова страх, да? [смех] Я не могу вам сказать, как обустроить Россию и так далее [смех] Не в этом дело, но в любом случае, любое государство, и Российское в том числе, будет стоять перед этой дилеммой, как обеспечить качество медицинской помощи. Я вижу положительную сторону того, что начинает развиваться параллельно частная медицина, пусть это пока страшно, дорого, может быть некачественно, там могут быть завышенные, неправдоподобные цены и т.д., но есть еще рыночные отношения, рынок, так или иначе все постепенно уравновешивает. Смотрите, в Канаде и даже в Германии сегодня есть ограничения на страховые выплаты на пациента, 30 долларов за пациента, например. При этом врач начинает зарабатывать меньше. Что он начинает делать? Это то, что происходит, например, в Греции: там параллельно развивается «черный» рынок. Врачи начинают искать другую работу, они начинают делать частные выезды и все такое. В Греции официально - есть государственная медицина, государство покрывает базовую потребность, в реальности – это только на бумаге, там давно уже нет государственной медицины, давно уже она частная, «черная», коррумпированная. То есть надо давать какие-то деньги, взятки, чтобы найти нормального врача, чтобы получить нормальное медицинское обслуживание. Понимаете, когда государство очень жестко регулирует какую-либо сферу, начинает процветать черный рынок, где нет контроля вообще, и здесь начинается проблема. В Швейцарии, которая решила сразу же отдать официально все в сферу частного бизнеса, цены и качество начинает регулировать рынок. Очень важная вещь – антимонополия. Одна из задач государства, мне так кажется, одна – карать монополии. Когда есть антимонопольные законы, когда будет конкуренция, тогда будут цены соответственны тому, что люди могут заплатить, по крайней мере – средний уровень, иначе будет абсурд. Вот пример, сколько сегодня разные государства (честно, мне было трудно найти данные на русском языке самого последнего года), приблизительно сколько тратят в процентах западные страны от своего валового продукта на здравоохранение. Представляете себе, в США – почти 16 процентов, сейчас уже, я думаю, 20 с чем-то – от всего валового продукта, это астрономическая сумма, т. е. государство уже не справляется, и сегодня это актуальный вопрос.
По поводу цифр: это цифры нескольких лет назад, чтобы вы себе это представляли. На одного человека сегодня где-то в районе 6000 долларов, очень среднее беру.
В каждом штате, это ж как 50 маленьких государств, тем не менее, в среднем можно сказать, что около 6000 долларов сегодня стоит страховка на одного человека, причём она будет достаточно базовой, не так, что разгуляйся по всем врачам, и это помимо того, что есть ещё свое долевое участие. Допустим, когда я иду к врачу, я ещё плачу за своё долевое участие 20 долларов за каждый прием, за каждое лекарство я плачу 15 долларов своего долевого участия.
Допустим, если человек попадает в больницу, ему могут сказать, что его долевое участие, например, 2000-4000 тысячи долларов. Когда он это оплатит, а там больницы очень дорогие, уже начинает страховка платить. Обязательно долевое участие должно быть, иначе «на халяву» люди начинают пользоваться совершенно нерационально. Допустим, у вас есть кошка, и у вас есть выбор: взять ей свежую котлетку или дешевые консервы. Что вы возьмете? Вы возьмете котлетку, правильно? Сколько может котлеток произвести государство? Немного. Но у вас есть выбор, вы хотите, чтобы ваша кошка была жива-здорова, и прожила на радость вам лет 15, тогда вы будете ее кормить не старыми плохими консервами со всякими добавками, а будете давать хорошее мясо, но вы за это платите. Но, по крайней мере, вы знаете, за что вы платите, или подразумевается, что знаете, потому что вы не всегда знаете, что в котлете находится. Это еще одна проблема. На семью, скажем так, из четырех человек, сегодня как минимум уже тысяч 15-16 нужно отдать. Это не дешево, и стоимость все растет и растет.
 [показывает слайд] Возможности медицины безграничны, ограничены возможности больных. В частности, это очень хорошо подходит под США, на самом деле возможности медицины там очень и очень широкие. И, тем не менее, по статистике, в районе 50-ти миллионов человек из 300 миллионов, достаточно большой процент, не имеют вообще страховок. В среднем где-то, трудно посчитать, в районе 100 тысяч человек в год погибают, умирают от каких-то врачебных ошибок, от неправильного лечения и т.д. Т. е. все это происходит. Нет идеальных систем, нет идеальных врачей. Вопрос только в том, как это все контролировать, как это все урегулировать. Дилемма есть у всех. Второе, помимо дилемм, – мотивация врачей. Конечно, экономическая мотивация все-таки будет первая, хотим мы это или не хотим. Например, есть большая проблема у французских и немецких врачей, где зарплата регулируется также государством: они зарабатывают где-то раза в три меньше, чем американские врачи. Можете представить их возмущение? Вы знаете, сколько нужно учиться, вложиться в свою профессию, это не секрет. Я думаю, здесь тоже стать врачом очень непросто: из тебя вытянут все жилы, это очень дорого. В США эти школы все платные, берут массу денег за обучение. И потом человек выходит, у него 500-600 тысяч минимум долларов долга, потому что им нужно оплатить свою учебу как-то, покрыть это. Одной из главных мотиваций будут, конечно, деньги. Но не только деньги мотивируют. Что еще может мотивировать врача? Ваше мнение. Как Вы думаете? Есть еще какие-то человеческие факторы?
[показывает слайд] Возможности медицины безграничны, ограничены возможности больных. В частности, это очень хорошо подходит под США, на самом деле возможности медицины там очень и очень широкие. И, тем не менее, по статистике, в районе 50-ти миллионов человек из 300 миллионов, достаточно большой процент, не имеют вообще страховок. В среднем где-то, трудно посчитать, в районе 100 тысяч человек в год погибают, умирают от каких-то врачебных ошибок, от неправильного лечения и т.д. Т. е. все это происходит. Нет идеальных систем, нет идеальных врачей. Вопрос только в том, как это все контролировать, как это все урегулировать. Дилемма есть у всех. Второе, помимо дилемм, – мотивация врачей. Конечно, экономическая мотивация все-таки будет первая, хотим мы это или не хотим. Например, есть большая проблема у французских и немецких врачей, где зарплата регулируется также государством: они зарабатывают где-то раза в три меньше, чем американские врачи. Можете представить их возмущение? Вы знаете, сколько нужно учиться, вложиться в свою профессию, это не секрет. Я думаю, здесь тоже стать врачом очень непросто: из тебя вытянут все жилы, это очень дорого. В США эти школы все платные, берут массу денег за обучение. И потом человек выходит, у него 500-600 тысяч минимум долларов долга, потому что им нужно оплатить свою учебу как-то, покрыть это. Одной из главных мотиваций будут, конечно, деньги. Но не только деньги мотивируют. Что еще может мотивировать врача? Ваше мнение. Как Вы думаете? Есть еще какие-то человеческие факторы?Г.В. Иванов: Уважение в обществе, например.
А. Ентин: Уважение в обществе, да, статус, конечно. Статус – очень важно.
Овчинников Борис Владимирович (доктор медицинских наук, профессор кафедры медицинской психологии и психофизиологии СПбГУ): Профессиональное сообщество, этический контроль.
А. Ентин: Хорошо, это как раз то, о чем мы сейчас поговорим. Сейчас многие критики в Америке говорят, что мы должны больше идти к «единому плательщику», тогда у нас не будет этих пятидесяти миллионов не охваченных людей. Самое интересное, что Европа движется в обратном направлении: все больше и больше частной медицины. То есть Штаты клонит немного в европейскую сторону, а Европу клонит в сторону Штатов или Швейцарии, где более частная медицина.
И, как мы видим, национализация медицины эффективна, если мы берем статистику. Понятно, в статистике есть погрешности большие. И здесь такой слоган [показывает на слайд]: все-таки лучшая национализация для медицины, когда она не будет национализирована. Как можно меньше участия государства, это не всегда так плохо. Вначале, конечно «трясти» будет здорово, пока это все отрегулируется, но другого пути пока не видно. По поводу, как раз статистки двойных стандартов. Вообще, статистика вещь очень политическая, для вас это не секрет. Вот пример, представьте себе, где по версии ВОЗ – Всемирной организации здравоохранения – стоит США. Вот, Вам видно, где США? После Коста-Рики и до Словении. Вы понимаете, что здесь немного двойные стандарты, немножко странно, России вообще почему-то нет. [смех] Мое мнение, это все политизировано: Коста-Рику, Чили вставили, Россию – нет. Это больше политическое. Понятно, что…
Г.В. Иванов: А чье это решение?
А. Ентин: Знаете, хороший вопрос. Я был в Доминиканской Республике, я видел, что там творится, я извиняюсь, конечно, поставить США ниже Доминиканской Республики это дико. То же самое, что Россию поставить ниже Доминиканской Республики – для меня это тоже будет дико. Опять же, как статистику делают? Очень просто, я вам скажу: смотря какие данные брать за статистику. Например, часто берут смертность детей – сколько детей умирает после рождения. Знаете, одно из мест, где наименьший уровень детской смертности – на Кубе. В США он относительно большой, знаете почему? Я вам объясню, параллельно на Кубе самое большое количество абортов, одно из самых больших в мире, у них это разрешено, без проблем. Так вот, младенцы, которые могли бы родиться больными и умереть в ближайшие часы после рождения, они просто не родились из-за абортов, вот и все, они в статистику не входят. Теперь, в Западных странах, например, в Англии, во Франции, еще где-то учитывались дети, смертность только после 12 часов рождения, не до 12 часов. А в США учитываются сразу же, в первые секунды. Получается, понятно, что в США будет большая смертность у детей. Хотя «вытягивают» больных детей, которые рождаются с какими-то серьезными пороками и т.д., в США очень неплохо. Но, разумеется, не всех можно вытянуть, многие умирают... Да, еще один из факторов у ВОЗ был фактор «справедливость». Так как в США нет доступа к страховкам у 50-ти миллионов человек, а это шестая, как минимум, часть населения, а это несправедливо, США опускается вниз… Статистика, кто ее заказывает, кто ее делает и кому это выгодна и т.д. Я не хочу впасть в политические дискуссии, я на самом деле не знаю, но кому-то это надо, конечно.
Пример, опять же, очень хорошо факты брать. Берлускони, я не знаю, зачем ему понадобилась операция на сердце, но можно догадаться – не каждый выдержит такой образ жизни. И он ложится именно в американскую больницу, и еще миллионы и миллионы, тысячи людей. Это огромный бизнес в США, есть центры, куда приезжают со всего мира. В частности, я знаю в Нью-Йорке есть шикарный центр онкологический, много россиян туда приезжают, конечно, у которых есть деньги и которые хотят за эти деньги получить новейшее, наиболее эффективное лечение. Скажем так, в США, для тех, кто болен онкологическими заболеваниями, СПИДом, серьезными кардиологическими заболеваниями, шансов выжить больше, но, опять же, если есть доступ. Если есть деньги или есть хорошая страховка, это хорошо. Если нет – свободный рынок. Т.е. это минусы. Больной шел на поправку, но не дошел, не все выходят на поправку, к сожалению. Но идеальный вариант, где все были бы живы и здоровы, практически не достижим ни в одном государстве.
Между прочим, интересно, как еще государство может вмешаться. Например, почему в США масса разработок новых лекарств и всякого медицинского оборудования? Потому что государство налоги очень уменьшило для разработчиков, т.е. оно дало зеленый свет, там это выгодно делать.
Теперь по поводу культурных отличий: почему нельзя скопировать одну систему на другую. Вот пример: в Европе, допустим, солидарность и равенство, это очень важно, это, скажем так, принцип и приоритет, и люди многие, даже богатые, готовы пожертвовать немножко своим благополучием, платят очень большие налоги, больше чем в США. В Штатах же практически не найдется людей, которые готовы пожертвовать качеством услуг. Это культурное отличие США, где приоритетна независимость человека, его взглядов, его возможностей проявить себя, поэтому равенства, конечно, меньше. Поляризация: в США вы увидите полярные вещи – много богатых и много бедных, больше, чем в европейских странах. Есть свои плюсы и минусы. Недавно разговаривал с клиенткой, она рожала здесь одного ребёнка, в Союзе, и одного в США. Здесь ей не делали эпидуральное обезболивание, потому что его просто не было, там ей не делали, так как это очень дорого и она не могла себе позволить. В США каждая процедура отдельно стоит денег, и вам решать – хотите помучиться, чтобы это было больно, то вы решаете не оплачивать. Если хотите, чтобы это было не больно, вы оплачиваете эту процедуру. То есть, опять же, каждый решает сам. Какие могут быть варианты решения проблемы? Может, что-то подходит под Россию и будет сделано здесь когда-нибудь? Может быть, нет – это просто наброски, что я сделал – посмотрите. [показывает слайд] Мне кажется, очень важно, что долевое участие должно быть у каждого человека, иначе это не будет работать. В продолжение: контроля над ценами быть не должно. Кажется, что государство должно контролировать цены, но в реальности всё наоборот. Если оно контролирует цены, параллельно возникает чёрный рынок со всеми последствиями.
Мы начинаем спускаться вниз к психиатрической службе. Скажите, здесь все относятся к области психологии, психиатрии? Близко вам? Тогда идём дальше. Немного исторических фактов, что вообще происходило. Видите такое длинное слово, самое последнее. Сейчас попробую его прочитать. Деинституционализация. Все знают, что это такое? Чтобы мы были на одной волне. Значит, сейчас попробую объяснить. В 50-х годах начались течения не только хиппи, а вообще прогрессивные течения. Начали смотреть на права человека, когда те же США начали понимать, что расистские законы нужно отменять, начали замечать, что есть категория людей, помещенных в психиатрические больницы, где непонятно что делается – всё закрыто. А когда начали туда заходить, начала просачиваться информация, были установлены вопиющие факты, поверьте мне, не только в России, в США и везде были вопиющие факты обращения с больными. Их пытались изолировать как можно дальше от общества, чтобы их меньше было видно и слышно. Началось движение против этого, которое назвали деинституционализация. Институционализация – это когда человека закрывают в институте, не институте Герцена [смех], а в заведениях закрытого типа. Это критическая вещь, сейчас мы её разберём, это то, что уже происходит в районе пятидесяти лет в Западном мире, и я уже знаю, что это происходит и здесь. Может быть, вы не в курсе, но это тоже происходит и поэтому это актуально. Не думайте, что очень мало людей находилось и находится и вообще болеют психическими болезнями. Вы себе даже не представляете, какое количество людей. Статистика не полная, потому что учитывают тех, кто обращался, кто попал в эту систему. А сколько людей не попали в эту систему, никто не знает. Посмотрите масштабы [показывает на слайд]: в 1955 году 165 миллионов было жителей и сколько пациентов, представляете себе? Мне сейчас трудно вычислить процент, но кто математикой здесь владеет, можете посчитать. А в 1998 году было уже 57 тысяч. Смотрите, в США на сегодняшний день даже уже меньше. Я знаю, что в Калифорнии, допустим, 3 койки в психиатрической больнице на 100 тысяч населения, то есть столько человек находится. Психиатрических больниц позакрывалось десятки, сотни. В частности, вы можете представить, в Нью-Йорке, где многомиллионное население, где много людей болеющих в принципе всего есть 5 государственных стационаров, причем они небольшие, там находятся люди, которых невозможно в других местах лечить, очень тяжёлые больные. Ещё есть с десяток, не больше, обычных госпиталей, где есть просто психиатрическое отделение. Закрытое, я подчёркиваю, куда люди попадают в крайних случаях, когда у них психоз и так далее. Что происходит опять же в России? Вы в курсе вообще, понизилось ли количество психиатрических больниц или не понизилось? До сих пор происходит стационарное лечение, что происходит здесь?
Из зала: В основном лечатся в больнице.
А. Ентин: То есть пока люди находятся в психиатрических больницах в основном? Статистика: на слайде можно посмотреть, где и как деинституционализация происходила с 70-го года по 2010 год. Вы видите, везде по-разному, но количество психиатрических коек снижается. А почему оно снижается, я вам сейчас скажу. Почему становится меньше клиентов психиатрической больницы? Смотрите, параллельно можно выделить три проблемы. Был большой ажиотаж, была такая теория, что у людей из психиатрической больницы не было ни права голоса, у них не было ничего. Почему называется институционализация? Потому что они знали, что их 3 раза покормят, проведут какое-нибудь маленькое мероприятие, споют под гитару что-нибудь, почитают книжку… У них был чёткий распорядок, они не принимали никаких решений, не имели свободы выбора – ничего. Теперь, развитие психофармакологии относительно позднее. Многие лекарства появились только в 60-е–70-е годы. До этого – только галоперидол… Использовали его у вас?
А.Н. Алёхин: Да, и аминазин.
 А. Ентин: Это одно из старых антипсихотических лекарств. Не было много лекарств! Сегодня, не знаю на российском рынке сколько и что, огромное количество лекарств, они уже по-другому действуют, у них меньше побочных эффектов, и они позволяют психически больным находится вне стационара. Конечно, одними лекарствами не решишь проблему, но всё равно это один из факторов. Второй фактор – когда вы даёте людям право что-то решать, когда вы даёте им чувство собственного достоинства, они начинают меньше болеть и меньше попадать в больницы. Но и тут возникают проблемы. Какие? За последнее десятилетие, началось это ещё в 50-х годах, появились люди, которые не знают, что такое институционализация. Есть хроники, больные, которые не проводили в больницах такое количество времени, они не знают, что такое жить по распорядку. У них тяжёлое заболевания – шизофрения параноидальная, биполярная депрессия, но у них нет мотивации, нет той привычки, которая была у тех, кто лежал, приходить, принимать лекарства. Те как-то более привычны к этому. Эти же нет. Что происходит? Они лишаются своего жилья, они попадают на улицы, становятся бездомными. Растёт количество этих людей, и государство не знает, что с ними делать.
А. Ентин: Это одно из старых антипсихотических лекарств. Не было много лекарств! Сегодня, не знаю на российском рынке сколько и что, огромное количество лекарств, они уже по-другому действуют, у них меньше побочных эффектов, и они позволяют психически больным находится вне стационара. Конечно, одними лекарствами не решишь проблему, но всё равно это один из факторов. Второй фактор – когда вы даёте людям право что-то решать, когда вы даёте им чувство собственного достоинства, они начинают меньше болеть и меньше попадать в больницы. Но и тут возникают проблемы. Какие? За последнее десятилетие, началось это ещё в 50-х годах, появились люди, которые не знают, что такое институционализация. Есть хроники, больные, которые не проводили в больницах такое количество времени, они не знают, что такое жить по распорядку. У них тяжёлое заболевания – шизофрения параноидальная, биполярная депрессия, но у них нет мотивации, нет той привычки, которая была у тех, кто лежал, приходить, принимать лекарства. Те как-то более привычны к этому. Эти же нет. Что происходит? Они лишаются своего жилья, они попадают на улицы, становятся бездомными. Растёт количество этих людей, и государство не знает, что с ними делать.Вторая проблема – среди бездомных людей 75-80 процентов люди с тяжёлыми хроническими психиатрическими болезнями – шизофрения и так далее. Что с ними делать? Они бездомные, их очень трудно привлечь, чтобы они приходили и получали лекарство. Допустим, в США, так как они очень бедные, у них есть бесплатная медицинская страховка, и покрывает она новейшие медикаменты. Но они просто не приходят, они не считают себя больными, это образ жизни. Это целая армия бездомных. Я уверен, что есть бездомные и здесь. Я не знаю, почему так происходит, но, в этом смысле, все в мире похожи. Я думаю, что многие из них так же страдают психиатрическими болезнями.
Третья проблема. Вы знаете, вакуума не бывает, что-то где-то появляется и заполняется другим. В обществе появилась масса свободных людей с отклонениями. Они могут нарушать закон по желанию или не по желанию. Куда они попадают? В руки правосудия. Правосудие оказалось, в Западных странах, заменой психбольниц. Эти люди попадали часто в тюрьмы, часто в полицейские участки, опять же, полиция не будет разбираться ты больной, не больной. Ты сделал нарушение, тебя надо посадить, покарать. Разумеется, это не лечимо никак. Люди опять выходят на свободу и опять все снова. Т.е., грубо говоря, система судопроизводства очень часто подменяла систему психиатрическую, что, разумеется, не есть хорошо.
Деинституализация подразумевает под собой следующую идею: недостаточно взять и выпустить людей из психбольницы, чтобы они были свободны. Очень важно параллельно создать сеть специальных служб помощи, где больные смогут получать психиатрическую помощь, грубо говоря, не отходя далеко от дома. [показывает слайд] Можете посмотреть результаты, когда, допустим, две больницы закрыли в Великобритании, что произошло через год. Мы видим на первом графике: были созданы общежития, с оказанием психосоциальной помощи. Люди, которые не могли одни жить, попали в такие общежития, у нас это называется adult home, общежитие для взрослых. Это обычные дома, в которых масса комнат, по два человека, со всеми удобствами, больше двух нельзя селить. Они получают там лекарства, у них свободный выход, они приходят туда как к себе домой, там им дают питание и так далее.
В последнее время начинают все больше и больше выделять просто государственный жилой фонд, государство выкупает квартиры и передает этим людям, чтобы они жили самостоятельно. Но они должны приходить в местные сервисы.
Смотрите, какие уроки мы можем извлечь из этого процесса.
Во-первых, начинается переход к биопсихосоциальному подходу. Раньше был биологический подход. То есть ты болен – на тебе таблетку, вот тебе стационар, пожалуйста, успокойся. Ты болен – тебя надо лечить. Все однозначно.
Теперь добавилась психосоциальная модель, когда тебя рассматривают как индивидуала: у тебя есть свои запросы, ты тоже человек. И, знаете, из моей практики, я ни разу не видел, допустим, похожих шизофреников. Они, так же как и мы, очень разные люди. Очень разные уровни шизофрении: есть достаточно сохранные, т.е. люди, которые в ремиссии, которые давно уже не испытывали психозов, достаточно хорошо держатся, а есть люди тяжело в когнитивном плане, скажем так, изувеченные, с плохим пониманием действительности, постоянным психозом. Конечно, с ними по-другому работаешь.
Теперь, смотрите, что нужно сделать параллельно, когда начинается деинституализация, когда люди из психиатрической больницы начинают выходить на свободу. Еще раз повторяю, параллельно, для них уже должны быть созданы сервисы.
У нас в США, опять же говорю, практически нет психиатрических больниц, есть обычные больницы и в них психиатрические отделения. Приходит, например, в приемный покой психиатрический больной, жалуется: «у меня сердце болит». Важно обучение обычных врачей, обычного медперсонала, чтобы они могли идентифицировать, что это является психиатрическим, и не начинать его лечить от кардиопатологии. Они должны суметь отсортировать и отправить пациента в психиатрическое отделение. То есть медперсонал должен быть обучен, хотя бы элементарно.
[показывает слайд] На картинке написано, что люди попадают в госпиталь, чтобы им стало лучше, а не чтобы им там жить. То есть концепция: «это не для жизни, это только для крайних катастрофических случаев.
Это сегодня, чтобы попасть в психиатрическое отделение, в стационар, нужно, грубо говоря, совсем сойти с катушек: или ты опасен для себя или для общества. Т.е. только крайний случай. Кроме крайнего случая никаких стационаров больше нет.
Из аудитории: А откуда Вы узнаете, что это крайний случай?
А. Ентин: Хороший вопрос. Когда приходит больной или его привезли родственники, или привезла какая-то бригада, медицинская скорая помощь и т.д., специалисты в приемном покое задают вопросы (для этого они должны быть обучены): «Что у тебя болит, сердце? Хорошо, как оно у тебя болит?» И профессионалы начинают понимать, что это больше соматика. Не всегда, конечно, можно понять. Но бывает, ты видишь, что человек, в начале, говорит: «Я выхожу из дома, потому, что за мной следят все». Ты видишь по его одежде, иногда, что это шизоаффективное расстройство – это такая, грубо говоря, мания-депрессия с шизофренией вместе. Видно по поведению, по стилю одежды, что-то не то. Он выглядит странно. Я думаю, многие видели на улице, людей, которые выглядят странно, конечно, не каждый из них болен, то есть не все люди с сережками в ушах больные, конечно. [смех]
Значит, второй уровень, что подразумевает: надо, чтобы создавались амбулаторные клиники, психиатрические бригады, отдельные психиатрической больницы для крайних случаев. В Нью-Йорке на 15 миллионов человек всего 5 маленьких больниц психиатрических. Это второй уровень.
Теперь, идет третий уровень, уже специализированный. Это уровень высокоспециализированных служб психиатрической помощи. В частности, я работаю в психотерапевтическом центре, как это называется, counseling center. Это именно оказание высококвалифицированной психиатрической и психотерапевтической помощи, не только хроникам. Любой человек, развелся он, или у него депрессия, или он потерял работу, неважно – он туда может прийти и получить психотерапевтическую помощь.
У нас психотерапевтическая помощь обязательно входит в страховку. Нет, ну конечно, можно исключить, если хочешь. Мы потом немножко поговорим о том, кто вообще психотерапией занимается, у нас и у вас.
Можете прочитать, что такое ассертивное лечение [показывает слайд]. То, о чем мы говорили, когда этих людей начинают принимать не в стационаре, а в специальных клиниках. Я, наверное, неправильно говорю «клиника», звучит как стационар на русском, да? Как в поликлиниках, хорошо. Есть районные, скажем так, психотерапевтические поликлиники или центры, там проходят ассертивное лечение. Была мечта, когда началась деинституализация: государство думало, что оно сэкономит деньги. Люди будут меньше болеть. Ведь койка-место стоит очень дорого, и в России тоже, я уверен. Сколько обслуживающего персонала, еда, больница сама! Это все деньги – это не подарки. Думали, что при такой организации больные станут сами себя обслуживать, будут меньше обращаться за помощью и можно будет таким образом сэкономить деньги. Не получилось, точнее, не совсем получилось. Денег сильно не сэкономили, но это получилось не дороже, при этом люди стали чувствовать себя совершенно по-другому. Очень важно, что общество должно избавляться от предубеждений. Эта стигма, печать «психбольной» - она существует не только в России, но и в США, разумеется, тоже, хотя, может быть, меньше.
Можете посмотреть один из примеров, что такое служба активной психиатрической помощи по месту жительства. Честно говоря, кое-что неактуально уже из-за больших затрат. Невысокая нагрузка на специалистов уже давно не работает. Намного больше пациентов на сотрудников, т.е., я думаю, что далеко не десять на сто, а десять на пятьсот, наверно, если не больше. Посмотрите внимательно, что-то есть то, что здесь работает сегодня или к чему это ведет?
Е.Е. Малкова: А поясните, пожалуйста, что значит: «служба напрямую распоряжается средствами больных»?
А. Ентин: Поясню. У меня есть несколько клиентов из этих домов, где наиболее высокий уровень обслуживания, где лечат хроников. Им государство платит пенсию по инвалидности. Пенсия по инвалидности, она небольшая, но это деньги. Большая часть уходит на оплату проживания. Все равно у человека остаются две-три сотни долларов на личные расходы. Человек, у которого психоз, плохо распоряжается средствами, допустим, многие такие больные очень много курят. У них не хватает денег на сигареты, не хватает денег, чтобы купить себе одежду, их психическое состояние еще более ухудшается. Руководство этого дома берет на себя распоряжение деньгами больного. Каждый день каждому дают, например, по десять долларов только, чтобы у них не закончились деньги в первые два дня, например. Или, если человеку нужно оплатить лекарства, они сохраняют деньги для него, берут на себя руководство (частично) его жизнью, потому что он не в состоянии это делать. Конечно, не все больные, но есть и такие. Даже те, кто живет в квартирах сами, тоже могут иметь проблемы с самообслуживанием, к ним может приходить социальный работник раз в неделю и помогать им.
Мы с вами говорили, сколько психиатрических больных в мире – тяжело посчитать. Допустим, в Европе проводились такие исследования (у нас тоже): в среднем, как минимум 20% – пятая часть всех заболеваний – связана с психическими расстройствами, представляете себе? Т.е. спектр очень большой, работы хватит всем. Вопрос, как ее организовать …
Панацеи нет, ни одно лекарство не способно полностью избавить от психических проблем. Про лекарства вообще отдельный разговор. Кто-нибудь знает, какие побочные эффекты есть у лекарств: у антипсихотических, допустим, у антидепрессантов? Скажите, что происходит с людьми, которые принимают эти лекарства?
Лапин Изяслав Петрович (доктор медицинских наук, профессор, главный научный сотрудник СПб НИПНИ им. В.М. Бехтерева – отделение клинико-экспериментальных исследований новых психотропных средств): Все происходит. От сыпи, паркинсонизма, бессонницы… Все трудно перечислить. Есть специальные списки…
Окончание...

